L’infiammazione del nervo mandibolare, che rappresenta la terza branca del nervo trigemino (V3), è una condizione clinica che si manifesta con sintomi di natura sensitiva e motoria. Sebbene il termine “infiammazione” venga frequentemente utilizzato in ambito clinico, il quadro sottostante può includere una varietà di processi patologici, quali neuriti, neuropatie traumatiche, compressive o idiopatiche. La comprensione dei meccanismi eziopatogenetici e la corretta identificazione del tipo di danno nervoso sono fondamentali per un approccio terapeutico efficace e personalizzato.
Anatomia Clinica del Nervo Mandibolare
Il nervo mandibolare (V3) è un nervo misto che emerge dal ganglio di Gasser e attraversa il forame ovale per raggiungere la fossa infratemporale, dove si divide in numerose branche terminali. Le sue funzioni comprendono:
-
Fibre sensitive: innervazione della mucosa orale inferiore, della lingua (sensibilità generale dei 2/3 anteriori), dei denti mandibolari, del labbro inferiore e della cute della mandibola e della guancia.
-
Fibre motorie: controllo dei muscoli masticatori, del tensore del timpano, del tensore del velo palatino e del ventre anteriore del digastrico.
La sua distribuzione spiega la varietà di quadri clinici in caso di danno.
Eziopatogenesi
1. Traumi diretti e iatrogeni
La lesione del nervo mandibolare può avvenire in seguito a:
-
Fratture mandibolari (soprattutto del ramo e dell’angolo mandibolare).
-
Procedure odontoiatriche: le estrazioni dei terzi molari inferiori rappresentano una delle cause principali di trauma iatrogeno al nervo alveolare inferiore. Anche impianti dentali, osteotomie e anestesie locali mal posizionate possono contribuire.
Studi recenti hanno confermato che la rigenerazione nervosa è spesso incompleta in caso di sezione totale o compressione prolungata, anche in seguito a interventi correttivi.
2. Compressione
Tumori benigni (come schwannomi, neurofibromi, osteomi) e maligni (inclusi i carcinomi metastatici) possono comprimere direttamente V3 nel suo tragitto. Anche cisti odontogene o processi infiammatori cronici dell’ATM possono esercitare una compressione indiretta, modificando la dinamica muscolare e articolare.
3. Infezioni
Le infezioni batteriche odontogene possono estendersi al canale mandibolare, provocando osteomielite e infiammazione neurale. Le infezioni virali, come l’herpes zoster (soprattutto nella sua forma auricolare), possono interessare V3, inducendo nevralgia acuta o posterpetica.
4. Malattie sistemiche
-
Neuropatia diabetica: in fase avanzata può colpire anche i nervi cranici.
-
Disordini autoimmuni: lupus, sindrome di Sjögren, sclerosi multipla.
-
Deficit nutrizionali (es. vitamina B12) e tossicità da farmaci (chemioterapici, antiretrovirali) completano il quadro delle cause sistemiche.

Quadro Clinico
I sintomi variano in base alla gravità e alla localizzazione del danno:
-
Dolore: da acuto a cronico, spesso urente o trafittivo.
-
Parestesie o ipoestesie: mento, labbro, lingua e mucosa orale.
-
Disestesia e allodinia: tipiche del dolore neuropatico.
-
Disfunzione masticatoria: debolezza dei muscoli pterigoidei o masseterici.
-
Trisma: nei casi con coinvolgimento muscolare secondario o ATM.
La presentazione clinica può mimare patologie odontoiatriche, articolari o neurologiche, richiedendo un inquadramento multidisciplinare.
Diagnosi
1. Anamnesi dettagliata
Indagare su traumi, interventi recenti, progressione dei sintomi e risposta a terapie precedenti.
2. Esame clinico
-
Valutazione della sensibilità tattile, dolorifica e termica.
-
Test dei riflessi mandibolari e palpazione dei muscoli masticatori.
-
Analisi del range di movimento mandibolare e della funzione dell’ATM.
3. Imaging
-
RMN ad alta risoluzione: utile per visualizzare tumori, infiammazioni, lesioni demielinizzanti.
-
CBCT: utile per la valutazione ossea dettagliata.
-
OPT: per una panoramica di strutture dentali e articolari.
4. Esami neurofisiologici
-
EMG e NCS: indicati in sospetto danno motorio o per localizzare il sito della lesione.
-
Potenziali evocati trigeminali: utili nella diagnosi differenziale con patologie centrali.
5. Laboratori
-
Screening infiammatorio e autoimmune (VES, PCR, ANA, ENA).
-
Glicemia e vitamina B12.
-
Eventuali sierologie virali.
Approccio Terapeutico
1. Terapia farmacologica
-
FANS: nei casi acuti o infiammatori non neuropatici.
-
Corticosteroidi: brevi cicli sistemici o perineurali.
-
Anticonvulsivanti: carbamazepina, pregabalin, gabapentin (prima linea per dolore neuropatico).
-
Antidepressivi triciclici: amitriptilina per il dolore cronico.
-
Anestetici locali: usati nei blocchi diagnostici o per la gestione del dolore severo.
2. Interventi invasivi
-
Blocchi nervosi: diagnostici o terapeutici (spesso con lidocaina e corticosteroidi).
-
Radiofrequenza pulsata o ablativa: per dolore refrattario.
-
Decompressione microvascolare: indicata nei rari casi di compressione vascolare documentata.
-
Neurorrafia o neurorimodellamento: in caso di trauma iatrogeno precoce, con tecniche microchirurgiche.
3. Terapie riabilitative e integrative
-
Fisioterapia mandibolare: utile in caso di coesistenza con disfunzione temporo-mandibolare.
-
CBT e gestione del dolore cronico: migliorano l’aderenza terapeutica e il coping.
-
Integratori neuroprotettivi: acido alfa-lipoico, vitamine B1-B6-B12.
Prognosi
Il recupero dipende dal tipo di lesione:
-
Lesioni parziali o compressive: spesso regrediscono con terapia conservativa.
-
Lesioni traumatiche complete: possono richiedere intervento microchirurgico precoce per prevenire danni irreversibili.
-
Dolore neuropatico cronico: richiede una gestione multidisciplinare e spesso multimodale.
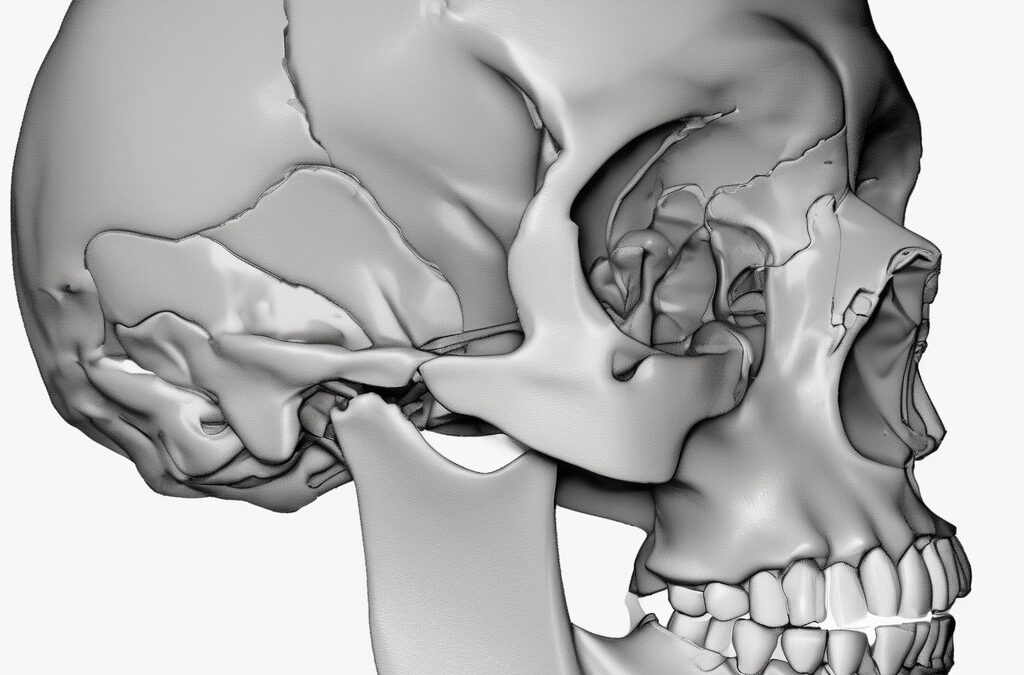
Infiammazione del Nervo Mandibolare
L’infiammazione o neuropatia del nervo mandibolare è una condizione complessa che richiede un approccio diagnostico accurato e una gestione personalizzata. Le innovazioni nella diagnostica per immagini e nelle tecniche neurochirurgiche hanno migliorato le possibilità di trattamento, ma la tempestività dell’intervento resta un fattore prognostico critico. L’integrazione tra neurologi, chirurghi maxillo-facciali, odontoiatri e terapisti del dolore rappresenta la strategia più efficace per garantire il miglior outcome clinico ai pazienti affetti da questa debilitante patologia.
l dr. Luca Guarda Nardini si occupa di chirurgia maxillo facciale per la risoluzione di problematiche complesse come la chirurgia orale e i trattamenti delle disfunzioni dell’articolazione mandibolare.
PER DOMANDE O RICHIESTE AL DR. GUARDA NARDINI COMPILARE IL MODULO SEGUENTE