Il trisma (o trisma mandibolare) è la limitazione della capacità di aprire la bocca oltre un certo grado, con impatto sulla masticazione, fonazione, igiene orale e qualità di vita. Le cause sono molteplici (disfunzioni dell’articolazione temporomandibolare, spasmi muscolari, radioterapia per tumori testa/collo, infezioni, traumi, fibrosi orale, effetti iatrogeni come interventi chirurgici). Il trattamento varia dalla terapia conservativa (esercizi, fisioterapia, dispositivi per l’apertura) a terapie farmacologiche o iniettabili (miorilassanti, infiltrazioni di tossina botulinica) fino a procedure interventistiche (artrocentesi/ artroscopia, interventi chirurgici nei casi selezionati). L’efficacia e le indicazioni dipendono fortemente dall’eziologia: per esempio, gli esercizi e i dispositivi sono utili nella maggior parte dei casi post-radioterapia; l’artrocentesi/ artroscopia sono opzioni efficaci in alcune patologie intra-articolari. Dove l’evidenza è ancora incerta, la decisione richiede approccio multidisciplinare.
Cosa è il TRISMA MANDIBOLARE?
Il termine “trisma” indica una riduzione della massima apertura interincisiva (Maximum Interincisal Opening, MIO): molti studi usano come limite clinico valori ≤ 35 mm per definire trisma significativo, ma la soglia può variare a seconda del contesto clinico e della popolazione. La riduzione dell’apertura può essere dolorosa oppure non dolorosa (p.es. fibrosi post-radioterapia).
Principali cause ed esempi clinici
Le cause si raggruppano tipicamente in due grandi categorie: origine articolare (intra-articolare) e origine muscolare/extra-articolare.
-
Disordini temporomandibolari (TMD): blocchi articolari, infiammazioni o aderenze intra-articolari possono limitare l’apertura.
-
Radiazione per tumori testa-collo: la radioterapia può causare fibrosi dei muscoli masticatori e tessuti perijoint, con sviluppo di trisma nel corso di settimane/mesi dopo il trattamento. È una complicanza frequente e debilitante nei sopravvissuti.
-
Infezioni odontogene o peritonsillari: l’ascesso che coinvolge i muscoli masticatori o lo spazio pterigoideo può provocare trisma acuto.
-
Traumi e interventi chirurgici: esiti cicatriziali o danni articolari post-traumatici.
-
Malattie sistemiche o fibrotiche: ad es. oral submucous fibrosis, scleroderma.
-
Disturbi neurologici e movimenti involontari: oromandibular dystonia o tetano (nella pratica emergenziale) possono ridurre l’apertura per spasmo.
-
Iatrogeni: anestesia, intubazione difficile, o procedure dentali complesse.
La valutazione della causa è essenziale perché condiziona il trattamento.
Come si diagnostica il trisma?
La diagnosi inizia con l’anamnesi (esordio, durata, dolore, trattamenti recenti, radioterapia, infezioni, febbre, difficoltà a deglutire) e l’esame obiettivo con misura della MIO (distanza tra incisivi superiori e inferiori in apertura massima). Esami strumentali utili nei casi selezionati: ortopantomografia, TC o RM della regione temporomandibolare, ecografia per valutare muscoli e tessuti molli; in alcuni casi esami ematochimici o tamponi se sospetta infezione. La presenza di febbre, segni di infezione profonda, o progressivo peggioramento richiede valutazione urgente.
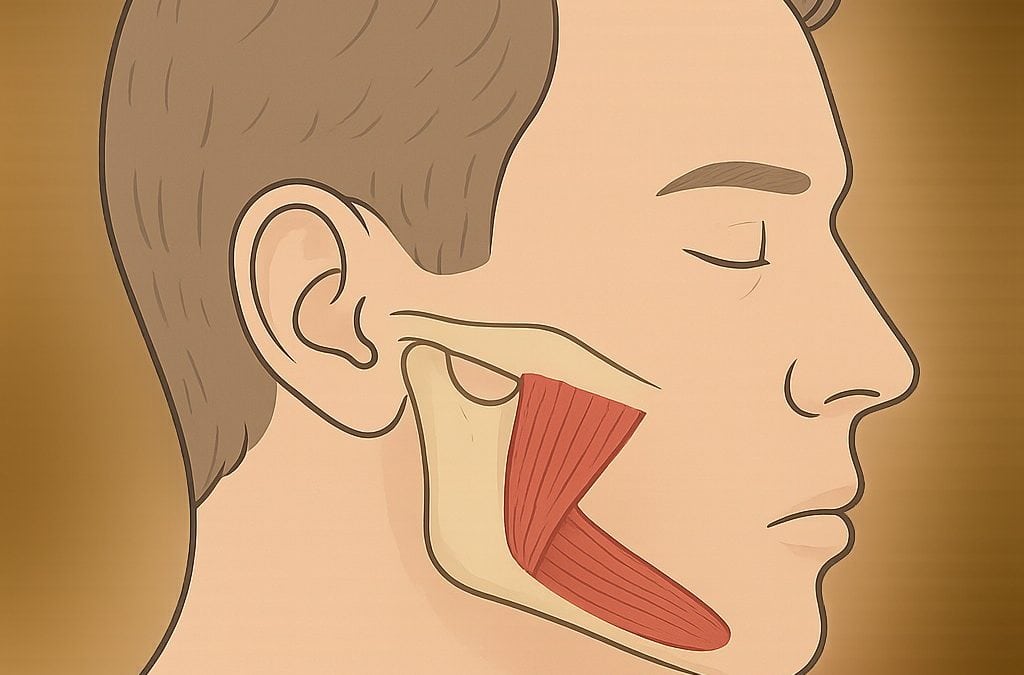
Opzioni terapeutiche
Trattamento conservativo e riabilitazione (primo approccio)
Esercizi di apertura e dispositivi per l’apertura della bocca
-
Programmi di esercizi di stretching e mobilizzazione attiva/assistita sono il cardine nella maggior parte dei casi non chirurgici. Numerose RCT e review mostrano che esercizi e dispositivi per l’apertura (jaw-stretching devices, Dynasplint, TheraBite ecc.) migliorano la MIO nei pazienti con trisma indotto da radioterapia e in altri contesti; tuttavia l’eterogeneità dei protocolli riduce la possibilità di definire un singolo “miglior” protocollo. L’efficacia preventiva (cioè l’uso proattivo durante la radioterapia) è meno convincente e dipende molto dall’aderenza del paziente.
Fisioterapia e terapia manuale
-
Sessioni con fisioterapisti specializzati (mobilizzazioni, stretching passivo, tecniche miofasciali) sono comunemente indicate; la letteratura suggerisce benefici in termini di apertura e dolore ma la qualità degli studi varía.
Terapia farmacologica e infiltrativa
Analgesici e miorilassanti
-
Farmaci sintomatici (paracetamolo, FANS) e, se indicati, miorilassanti sistemici possono ridurre il dolore e facilitare la riabilitazione. Le evidenze sono principalmente pragmatiche/di consenso clinico.
Corticosteroidi
-
Uso locale o sistemico in casi infiammatori selezionati; indicazioni variano in base alla patologia di base.
-
In alcuni contesti (spasmo muscolare, oromandibular dystonia, bruxismo severo con componente muscolare) le iniezioni intramuscolari di tossina botulinica possono ridurre la contrattura e migliorare l’apertura mandibolare. Studi e review suggeriscono beneficio nel controllo del dolore e nella mobilità in casi selezionati, ma la risposta è variabile e gli effetti sono temporanei. In generale la qualità delle prove è moderata e sono necessari protocolli ben definiti.
Procedure mininvasive e interventistiche
Arthrocentesi (lavaggio articolare) e artroscopia della ATM
-
Per patologie intra-articolari (ad es. blocco da adesione, artrite settica/infiammatoria) queste procedure possono ridurre il dolore e aumentare la MIO. La letteratura riporta miglioramenti significativi; l’artroscopia può avere tassi di successo maggiori ma è più invasiva rispetto all’arthrocentesi. Complicazioni sono possibili ma generalmente rare con operatori esperti. La scelta dipende dalla diagnosi e dalla risposta ai trattamenti conservativi.
Chirurgia aperta
-
Riservata a cause specifiche e selezionate: correzione di severe lesioni articolari, liberazione di aderenze fibrotiche, coronoidectomia in casi di coronoide ipertrofico o fibrosi estesa. Gli esiti sono variabili e il rischio chirurgico richiede attenta selezione e follow-up riabilitativo.
Evidenza pratica: cosa funziona di più, in termini generali?
-
Esercizi guidati e dispositivi per l’apertura hanno una solida evidenza di efficacia nel migliorare la MIO nei pazienti con trisma secondario a radioterapia o a condizioni croniche, se ben eseguiti e con buona aderenza.
-
Arthrocentesi/artroscopia sono opzioni efficaci per determinate cause intra-articolari, con risultati migliori rispetto al solo trattamento conservativo in alcuni studi controllati.
-
Tossina botulinica mostra risultati promettenti in contesti selezionati (dystonia, ipertono massetere/pterygoide), ma la variabilità nelle metodologie e la durata limitata dell’effetto richiedono cautela e consenso specialistico.
Raccomandazioni pratiche per il paziente (orientative)
-
Valutazione precoce — consultare il medico o il dentista se l’apertura della bocca è limitata o peggiora, specialmente dopo radioterapia, interventi o in presenza di febbre/segnali infettivi.
-
Iniziare terapia conservativa — esercizi quotidiani di apertura e, se consigliato, un dispositivo per la mobilizzazione mandibolare; farlo idealmente sotto supervisione di un fisioterapista specializzato.
-
Aderenza — l’efficacia degli esercizi dipende fortemente dalla continuità; la non aderenza è una delle ragioni principali di scarsa risposta.
-
Approccio multidisciplinare — nei casi complessi (post-radioterapia, sospetta infezione profonda, cause neurologiche) è spesso necessario l’intervento combinato di odontoiatra/ORL/oncologo/riabilitatore e talvolta neuro-o maxillo-facciale.
-
Segnalare segnali di allarme — dolore intenso, febbre, difficoltà respiratorie o deglutitorie richiedono valutazione urgente.
Prognosi e prevenzione
La prognosi dipende dalla causa e dalla tempestività del trattamento. Nei casi post-radioterapia la fibrosi può progredire e la prevenzione (programmi di esercizi profilattici durante la terapia) è raccomandata ma l’efficacia dipende dall’aderenza e dalla dose/area irradiata. Interventi precoci tendono a dare risultati migliori.
Trisma mandibolare: cause e opzioni terapeutiche
Il trisma è un problema comune con molte cause: alcune forme rispondono bene a esercizi e fisioterapia, altre richiedono interventi mirati come arthrocentesi o, raramente, chirurgia. La miglior strategia è definire la causa con una valutazione specialistica e iniziare tempestivamente la terapia conservativa, con un percorso multidisciplinare quando necessario. Dove le opzioni sono numerose, la scelta terapeutica è individualizzata in base a diagnosi, gravità, preferenze del paziente e disponibilità specialistica.