Introduzione sulla chirurgia pre-implantare
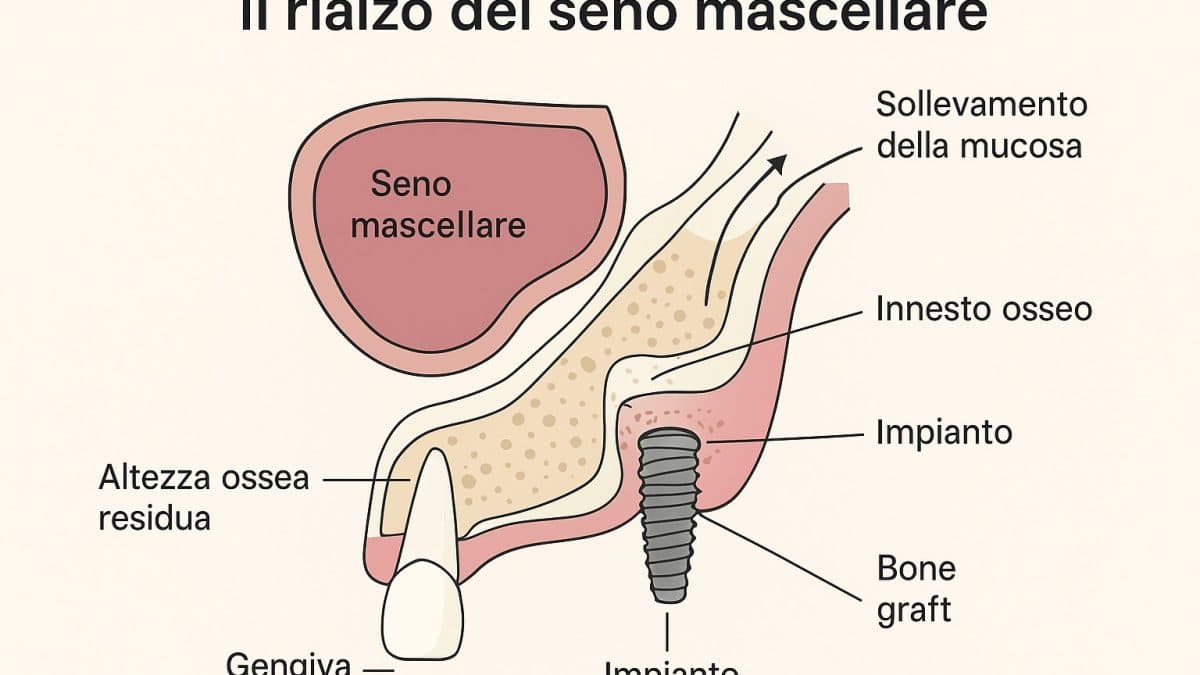
Dopo la perdita di uno o più denti nel settore posteriore dell’arcata superiore la quantità di osso disponibile può risultare insufficiente per ancorare in sicurezza un impianto dentale. Il rialzo del seno mascellare (o sinus lift, maxillary sinus augmentation) è la procedura chirurgica più utilizzata per aumentare l’altezza del tessuto osseo sotto il pavimento del seno mascellare, creando lo spazio necessario per inserire impianti con adeguata stabilità a lungo termine.
Anatomia e principio di base dell’implantologia dentale
Il seno mascellare è una cavità d’aria situata sopra i molari e i premolari superiori. Quando i denti vengono persi, l’osso alveolare può riassorbirsi e il seno “si espande” (pneumatizzazione): lo spazio osseo rimanente può non essere sufficiente per l’impianto. Nel rialzo si solleva (senza forarla) la mucosa di rivestimento del seno (membrana di Schneiderian) e si posiziona sotto di essa un materiale (innesto osseo o altri biomateriali) — o, in alcuni protocolli moderni, si sfrutta la guarigione senza aggiunta di grandi volumi di innesto — in modo da favorire la formazione di nuovo osso sotto la mucosa.
Tecniche principali — cosa fa il chirurgo
- Approccio laterale (lateral window): finestra ossea laterale, sollevamento diretto della membrana, inserimento di innesto (autologo, xenoinnesto, materiali sintetici o mix). È il metodo più prevedibile quando serve molto aumento verticale.
- Approccio crestale / transcrestale (crestal / osteotome / idraulico / osseodensificazione): accesso dal sito implantare; meno invasivo, indicato quando serve modestissimo aumento e c’è qualche millimetro di osso residuo. Nuove varianti idrauliche/di densificazione cercano di aumentare sicurezza e quantità di osso ricavata.
- Tecniche “graftless” e immediate: in casi selezionati si può sollevare la membrana e non usare grandi quantità di biomateriale, oppure inserire l’impianto contestualmente (one-stage) — la letteratura mostra risultati promettenti ma la scelta è molto dipendente dall’esperienza e dall’anatomia.
Le “ultime novità” e tendenze della chirurgia pre-implantare
Negli ultimi anni la ricerca e la pratica clinica hanno portato a innovazioni concrete:
-
Platelet-Rich Fibrin (PRF, L-PRF, A-PRF): l’aggiunta di membrane o coaguli di PRF agli innesti migliora spesso la formazione ossea, riduce il dolore e può accelerare la guarigione; alcuni RCT e revisioni recenti mostrano aumento di neo-osso quando PRF è usato come complemento. Questo rende i protocolli meno dipendenti dall’osso autologo e più “biologici”.
-
Meno invasività e strumenti avanzati: uso di piezochirurgia (taglio osseo più selettivo, minor rischio di perforare la membrana), guide chirurgiche 3D (per posizionamento più prevedibile della finestra laterale e degli impianti) e tecniche idrauliche/di osseodensificazione che riducono trauma e tempi operatori.
-
Materiali e strategie di innesto: si consolidano evidenze sull’efficacia di xenoinnesti (bovino, porcino) combinati o meno con PRF; si studiano membrane cross-linkate per riparare/per rinforzare la membrana perforata. Alcuni studi del 2024–2025 mostrano che riparazioni con membrane collagene cross-linkate e tecniche di sutura/patching possono portare a risultati comparabili ai casi senza perforazione.
-
Approcci clinici personalizzati: crescita dell’uso di impianti più corti o impianti zygomatici in casi estremi come alternativa al rialzo quando il paziente/clinico preferisce evitare innesti estesi; tuttavia tali opzioni richiedono esperienza specialistica. (Queste strategie vengono valutate caso per caso nella letteratura attuale.)
Complicanze principali e come vengono gestite
-
Perforazione della membrana di Schneiderian: è la complicanza più comune. La maggior parte delle perforazioni minori può essere gestita intraoperatoriamente con membrane collagene, lembi di PRF o tecniche di sutura; i risultati clinici a medio termine possono rimanere buoni se la riparazione è effettuata correttamente. Tuttavia perforazioni ampie aumentano il rischio di infezione o insuccesso dell’innesto.
-
Infezione, emorragia, sinusite post-operatoria: gestite con antibiotici, decongestionanti e, se necessario, terapia chirurgica. La corretta selezione del paziente e l’esecuzione atraumatica riducono questi rischi.
Cosa può aspettarsi il paziente: tempi e recupero
-
Procedura: in anestesia locale (a volte sedazione) ambulatoriale. L’approccio laterale è più invasivo rispetto al crestal; il dolore e il gonfiore sono variabili ma generalmente moderati e controllabili con analgesici.
-
Tempi per impianto/carico definitivo: se l’impianto è posizionato contemporaneamente si riduce il numero di interventi; talvolta si preferisce una doppia fase (prima il rialzo e l’innesto, poi dopo 4–8 mesi l’inserimento degli impianti) a seconda della stabilità primaria e del volume di innesto necessario. Le nuove tecniche (PRF, osseodensificazione, innesti con materiali riassorbibili) tendono ad accelerare i tempi di osteointegrazione in molti studi recenti.
Alternative al rialzo tradizionale
-
Impianti corti o impianti inclinati/zigomatici in casi estremi quando il paziente non desidera rialzi estesi. Sono soluzioni valide in mani esperte ma non sono universalmente adatte.
Valutazione pre-impianto dentale
-
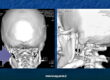
Valutazione CBCT: fondamentale per misurare l’altezza ossea residua, individuare setti sinusali e valutare lo spessore della membrana.
-
Discussione rischio/beneficio: scelta della tecnica in funzione di anatomia, aspettative del paziente, tempo e risorse.
-
Esperienza dell’operatore: molte delle opzioni più avanzate richiedono skill specifiche; chiedere al clinico risultati e referenze.
-
Biologia a supporto: chiedere se e come vengono usati PRF o altre strategie biologiche per migliorare la guarigione.
Chirurgia pre-implantare e rialzo seno mascellare
Il rialzo del seno mascellare rimane una procedura centrale nella riabilitazione implanto-protesica del settore superiore. Le scelte tecniche si sono ampliate: si va dal classico approccio laterale fino a varianti crestate meno invasive, con crescenti prove a favore dell’uso di concentrati piastrinici (PRF), di strumenti piezoelettrici, di guide digitali e di strategie che permettono in alcuni casi l’impianto simultaneo. La decisione giusta è individuale e richiede una valutazione radiologica accurata, una discussione attenta con il paziente e l’esperienza di un team implantare aggiornato.
Il dr. Luca Guarda Nardini si occupa di chirurgia maxillo facciale per la risoluzione di problematiche complesse come i trattamenti dei dolori facciali e la chirurgia pre-implantare.
PER DOMANDE O RICHIESTE AL DR. GUARDA NARDINI COMPILARE IL MODULO SEGUENTE