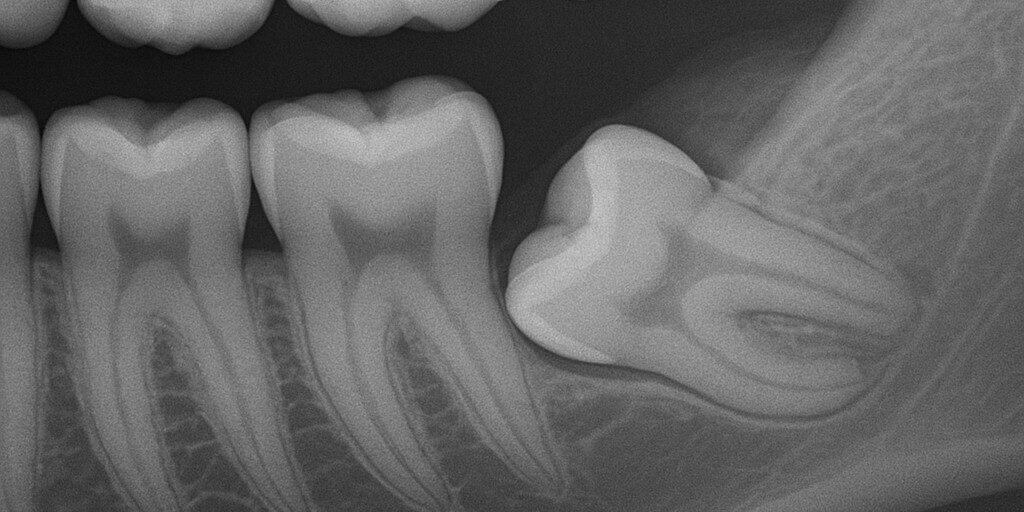
I denti del giudizio, noti anche come terzi molari, sono gli ultimi denti permanenti a erompere nell’arcata dentale, solitamente tra i 17 e i 25 anni. Nella maggior parte dei casi, lo spazio disponibile nell’arcata mandibolare e mascellare non è sufficiente per un’eruzione corretta, portando così a un’inclusione parziale o totale. Il dente del giudizio incluso è una condizione molto comune che può comportare complicazioni significative di tipo odontoiatrico, parodontale e infettivo. Questo articolo approfondisce le problematiche associate all’inclusione del terzo molare e le strategie terapeutiche disponibili.
Classificazione dell’inclusione del dente del giudizio
Il dente del giudizio incluso può essere classificato in base a diversi criteri:
-
In base alla posizione rispetto all’osso e alla gengiva:
-
Inclusione ossea totale: il dente è completamente coperto da osso.
-
Inclusione ossea parziale: il dente è parzialmente coperto da osso.
-
Inclusione mucosa: il dente è coperto solo da gengiva.
-
-
In base all’angolazione rispetto all’asse del secondo molare:
-
Verticale
-
Mesio-angolato
-
Disto-angolato
-
Orizzontale
-

Eziopatogenesi dell’inclusionedel dente del giudizio
L’inclusione del dente del giudizio è multifattoriale. Le cause principali includono:
-
Mancanza di spazio nell’arcata dentaria.
-
Ritardo nello sviluppo del dente.
-
Orientamento errato del germoglio dentale.
-
Presenza di ostacoli anatomici o patologici (es. cisti o odontomi).
-
Fattori genetici ed evolutivi, come la riduzione della dimensione della mandibola negli esseri umani moderni.
Problematiche associate al dente del giudizio incluso
L’inclusione del dente del giudizio può essere asintomatica, ma frequentemente causa una serie di complicazioni, tra cui:
-
Pericoronite: infiammazione acuta o cronica della gengiva sovrastante il dente incluso. È la complicanza più comune e si manifesta con dolore, edema, difficoltà nella masticazione, disfagia e talvolta febbre.
-
Carie dentale: l’accesso difficile all’igiene orale favorisce l’accumulo di placca, aumentando il rischio di carie sul dente incluso e sul secondo molare adiacente.
-
Malattia parodontale: l’inclusione può compromettere l’adesione gengivale e favorire tasche parodontali, con perdita di attacco e osso alveolare.
-
Riassorbimento radicolare: il contatto prolungato tra il terzo e il secondo molare può portare al riassorbimento delle radici di quest’ultimo.
-
Cisti e tumori odontogeni: il follicolo dentale del dente incluso può degenerare in cisti follicolari o, più raramente, in tumori come l’ameloblastoma.
-
Infezioni profonde: nei casi più gravi, l’infezione può propagarsi nei tessuti profondi del collo, portando a flemmoni sottomandibolari o mediastiniti, condizioni potenzialmente letali.
Diagnosi dell’inclusione del dente del giudizio incluso
La diagnosi di dente del giudizio incluso si basa su:
-
Esame clinico: valutazione di dolore, edema, mobilità dentale, e segni di infiammazione gengivale.
-
Radiografia panoramica (ortopantomografia): permette di valutare la posizione del dente, la sua inclinazione, la vicinanza al nervo alveolare inferiore e la presenza di lesioni cistiche.
-
TAC Cone Beam: impiegata nei casi complessi per una valutazione tridimensionale, soprattutto per la pianificazione chirurgica.
Trattamenti delle problematiche legate al dente del giudizio incluso
Il trattamento del dente del giudizio incluso dipende dalla presenza di sintomi, dalla posizione del dente e dalle eventuali complicanze. Le opzioni terapeutiche includono:
-
Monitoraggio attivo (watchful waiting): indicato nei casi asintomatici e in cui non ci siano segni di patologia. È essenziale una sorveglianza periodica clinica e radiografica.
-
Terapia medica: usata nelle fasi acute, ad esempio in caso di pericoronite:
-
Antibiotici (es. amoxicillina, metronidazolo)
-
Antinfiammatori non steroidei (FANS)
-
Risciacqui con clorexidina
-
-
-
L’intervento consiste nella germinectomia (nei pazienti giovani) o nell’estrazione del dente incluso. La procedura può essere eseguita in anestesia locale o generale, a seconda della complessità.
-
In alcuni casi è necessario rimuovere osso alveolare e/o sezionare il dente per facilitarne l’estrazione.
-
Il rischio principale dell’intervento mandibolare è la lesione del nervo alveolare inferiore, con possibile parestesia temporanea o permanente.
-
-
Tecniche di chirurgia piezoelettrica: sempre più impiegate per la loro precisione e per la minore invasività rispetto alla chirurgia tradizionale.

Complicanze post-operatorie dell’intervento chirurgico al dente del giudizio
Le complicanze comuni includono:
-
Dolore e gonfiore
-
Trisma (difficoltà di apertura della bocca)
-
Alveolite post-estrattiva (dolore acuto a distanza di 2–3 giorni)
-
Infezione del sito chirurgico
-
Emorragia
-
Lesione nervosa (nervo alveolare inferiore o linguale)
Un’attenta pianificazione e tecnica chirurgica riducono il rischio di complicanze.
L’inclusione del dente del giudizio
Il dente del giudizio incluso è una condizione comune ma potenzialmente problematica. Sebbene in alcuni casi possa essere gestito con il semplice monitoraggio, nella maggioranza dei pazienti è indicata l’estrazione chirurgica per prevenire complicanze future. La valutazione clinico-radiografica accurata e un approccio terapeutico personalizzato sono fondamentali per garantire un esito favorevole e ridurre il rischio di morbidità post-operatoria. L’approccio multidisciplinare tra odontoiatri, chirurghi orali e radiologi riveste un ruolo chiave nella gestione efficace di questa condizione.
l dr. Luca Guarda Nardini si occupa di chirurgia maxillo facciale per la risoluzione di problematiche complesse come la chirurgia orale e i trattamenti delle disfunzioni dell’articolazione mandibolare.
PER DOMANDE O RICHIESTE AL DR. GUARDA NARDINI COMPILARE IL MODULO SEGUENTE