IN BREVE – Russamento, Apnea notturna e setto nasale deviato
Cos’è il problema?
L’apnea ostruttiva del sonno (OSA) è un disturbo respiratorio notturno caratterizzato da ripetute ostruzioni delle vie aeree durante il sonno. Il setto nasale deviato è una condizione anatomica molto comune che può causare ostruzione nasale cronica.
Qual è il legame?
Il setto nasale deviato non è una causa diretta dell’apnea notturna, ma può favorirne o peggiorarne la gravità, aumentando la resistenza respiratoria e inducendo respirazione orale durante il sonno.
Sintomi principali associati:
-
Russamento persistente
-
Difficoltà respiratoria notturna
-
Sonno non ristoratore
-
Sonnolenza diurna
-
Peggior tolleranza alla CPAP
Quando consultare uno specialista?
In presenza di russamento abituale, pause respiratorie notturne riferite dal partner, stanchezza cronica diurna e ostruzione nasale persistente, è indicata una valutazione combinata pneumologica e otorinolaringoiatrica.
Introduzione: definizioni e rilevanza clinica
L’apnea ostruttiva del sonno (OSA) è una sindrome del sonno estremamente diffusa, caratterizzata da ripetuti episodi di ostruzione parziale o completa delle vie aeree superiori durante il sonno, con conseguenti desaturazioni di ossigeno, micro-risvegli notturni e sonnolenza diurna. La prevalenza dell’OSA nella popolazione adulta varia ma può raggiungere il 20–30% in alcune coorti ad alto rischio.
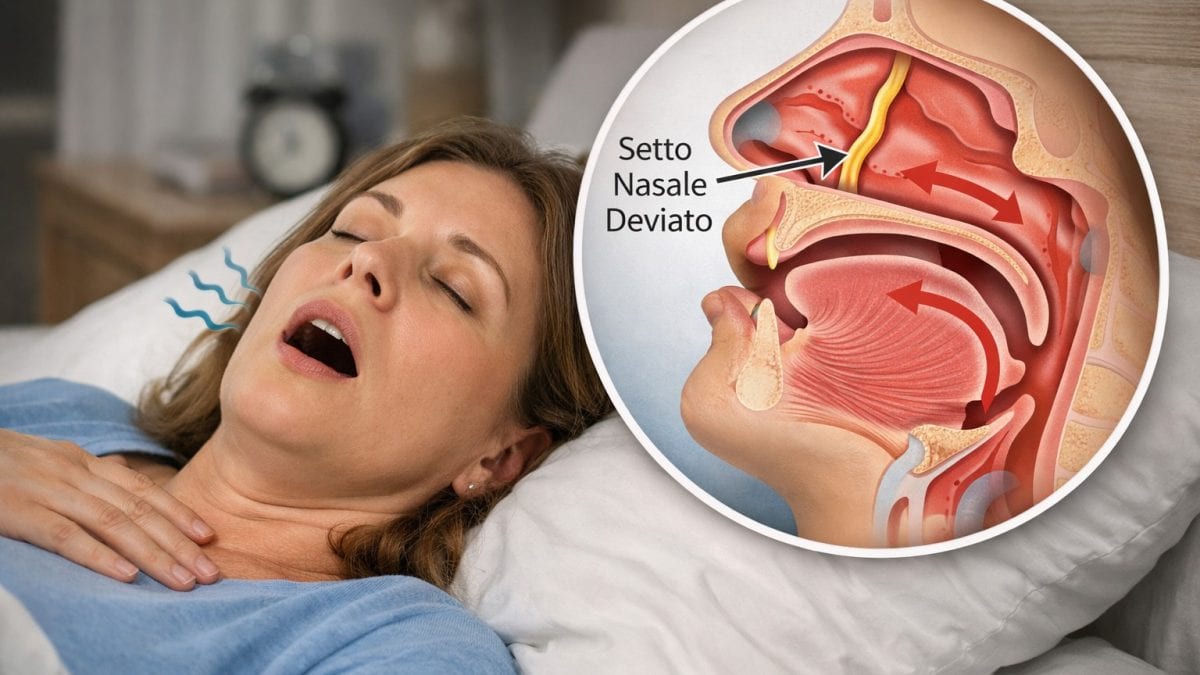
Il setto nasale deviato (DNS – Deviated Nasal Septum) è una deformità anatomica in cui la sottile parete cartilaginea ed ossea che divide le due cavità nasali è spostata lateralmente. È estremamente comune nella popolazione generale e può causare ostruzione nasale, difficoltà respiratorie, russamento e peggioramento della qualità del sonno.
La relazione fra DNS e OSA è oggetto di crescente interesse scientifico: il setto nasale deviato non causa di per sé OSA, ma può essere un fattore contributivo significativo per l’instabilità delle vie aeree superiori e per la severità dei sintomi respiratori notturni.
1. Fisiopatologia: come il setto nasale deviato influisce sulla respirazione notturna
1.1. Il ruolo del naso nella ventilazione
La respirazione nasale è fisiologicamente ottimale per:
-
Filtrare, umidificare e riscaldare l’aria inspirata,
-
Mantenere pressioni interne che favoriscono la stabilità delle vie aeree,
-
Attivare riflessi nasali ventilatori che modulano drive respiratorio.
Un’ostruzione nasale, come quella determinata da deviazione del setto, aumenta la resistenza al flusso d’aria, spesso costringendo il soggetto a respirare con la bocca durante il sonno. Questo porta a instabilità delle vie aeree faringee, aumento della resistenza e della pressione negativa intratoracica, tutti fattori che favoriscono il collasso ostruttivo tipico dell’OSA.
1.2. Modelli meccanici della respirazione notturna
Secondo il modello di Starling resistor, qualunque restringimento a monte (come l’ostruzione nasale) può amplificare la tendenza al collasso in regioni più distali della via aerea (orofaringe). In altre parole, una maggiore resistenza nasale può aggravare gli eventi di apnea nel sonnno.
1.3. Respirazione orale e instabilità delle vie aeree
La respirazione orale notturna associata ad ostruzione nasale può:
-
Favorire movimenti mandibolari sfavorevoli;
-
Incrementare vibrazione dei tessuti molli (russamento);
-
Compromettere la funzione dei muscoli dilatatori delle vie aeree.
Tutte queste meccaniche influenzano negativamente la qualità del sonno e la frequenza di eventi respiratori patologici.
2. Evidenze scientifiche sulla relazione tra DNS e OSA
2.1. Prevalenza di deviazione del setto nei pazienti con OSA
Studi radiografici con imaging avanzato (come CBCT) hanno mostrato che la deviazione del setto nasale è altamente prevalente nei pazienti con OSA diagnosticata, spesso occupando un ruolo come marker anatomico aggiuntivo nelle valutazioni cliniche.
2.2. Studi osservazionali e coorti
Una grande coorte di oltre 33.000 individui ha mostrato che i soggetti con deviazione del setto presentano un rischio significativamente maggiore di sviluppare OSA rispetto ai controlli, con un hazard ratio superiore a 4.
2.3. Ostruzione nasale severa e disturbi del sonno
Ricerche cliniche classiche hanno documentato che l’ostruzione nasale severa dovuta a deviazione del setto può provocare disturbi respiratori notturni significativi, inclusi episodi di apnea parziale o completa, soprattutto in assenza di altri fattori predisponenti evidenti.
2.4. Influenza soggettiva sulla qualità del sonno
Anche in assenza di apnea conclamata, soggetti con deviazione del setto riportano peggior qualità del sonno valutata con strumenti come il Pittsburgh Sleep Quality Index, indicando un impatto clinicamente significativo della deviazione sulla continuità del sonno.
3. DNS come fattore aggravante e non necessariamente causale
È importante chiarire che:
-
Il DNS non è considerato una causa primaria dell’OSA nella maggior parte dei casi clinici;
-
L’ostruzione faringea e retropalatale resta la principale sede di collasso nelle apnee ostruttive del sonno;
-
DNS può peggiorare OSA già esistente aumentando la resistenza al flusso aereo nasale e favorendo la respirazione orale notturna.
Questa distinzione è fondamentale per la corretta gestione terapeutica del paziente, evitando aspettative non realistiche sulla risoluzione dell’OSA esclusivamente tramite settoplastica.
4. Ruolo diagnostico e clinico della valutazione nasale
4.1. Esame clinico e strumentale
La valutazione di un paziente con sospetta OSA deve includere:
-
Anamnesi mirata su ostruzione nasale e sintomi respiratori notturni;
-
Esame otorinolaringoiatrico, comprese rinoscopia e, se necessario, endoscopia;
-
Imaging (CBCT o TC) per analisi morfologica dettagliata, soprattutto nei casi refrattari alla terapia.
4.2. Polisonnografia e correlazioni
La diagnosi di OSA rimane fondata su polisonnografia notturna standard: DNS viene considerato un fattore associato, non sostitutivo, nella diagnosi di OSA.
5. Trattamento del setto nasale deviato e impatto sull’OSA
5.1. Settoplastica funzionale
La settoplastica è un intervento chirurgico finalizzato a:
-
Ridurre la resistenza nasale,
-
Migliorare la respirazione nasale diurna e notturna,
-
Favorire la tollerabilità di terapie come CPAP.
Numerosi studi riportano miglioramenti soggettivi del russamento e della sintomatologia nasale post-operatoria. Tuttavia, i risultati sulla riduzione dell’indice apnea-ipopnea (AHI) sono variabili e non sempre significativi nei casi di OSA severa isolata.
5.2. Effetto sulla terapia con CPAP
La correzione della deviazione del setto può rendere più tollerabile e efficace la terapia con CPAP, consentendo l’uso di interfacce nasali con pressioni più basse, miglior comfort e aderenza.
5.3. Approccio multidisciplinare
Nei casi di OSA moderata–grave, la settoplastica deve essere integrata in un approccio multidisciplinare che comprende:
-
Terapia posizionale,
-
Perdita di peso,
-
Dispositivi orali (MAD),
-
CPAP o interventi chirurgici faringei/linguali,
per massimizzare l’esito terapeutico complessivo.
6. Indicazioni cliniche pratiche e conclusioni
6.1. Quando considerare la correzione del setto
La settoplastica può essere indicata quando:
-
Esiste ostruzione nasale sintomatica significativa;
-
La respirazione orale peggiora i sintomi notturni;
-
Il paziente non tollera la CPAP per ragioni anatomiche nasali.
6.2. Limitazioni e aspettative realistiche
-
La settoplastica non guarisce l’OSA nella maggioranza dei casi da sola;
-
Può migliorare la qualità del sonno e la gestione terapeutica, ma non sostituisce la terapia specifica dell’OSA.
6.3. Prospettive future
La ricerca attuale si sta focalizzando su modelli predittivi personalizzati, integrazione di imaging avanzato e trattamenti combinati per capire quali pazienti traggano il massimo beneficio dalla correzione del setto nasale.
ConclusionI su Apnea notturna e setto nasale deviato
Il setto nasale deviato è un fattore anatomo-funzionale frequente e spesso sottovalutato nel contesto dell’apnea notturna. Pur non essendo la causa primaria di OSA, può aggravare la respirazione notturna, peggiorare sintomi associati e interferire con terapie efficaci come la CPAP. Un approccio diagnostico completo, integrato con una valutazione otorinolaringoiatrica e una terapia personalizzata, è essenziale per il miglior outcome clinico nel paziente con OSA e deviazione del setto nasale.
Se desideri, posso fornirti anche grafici esplicativi, una versione SEO ottimizzata con parole chiave specifiche e una schema FAQ per l’inserimento sul tuo blog.
❓ FAQ – Domande frequenti
Il setto nasale deviato può causare l’apnea notturna?
Nella maggior parte dei casi no. Il setto nasale deviato non è considerato una causa primaria dell’apnea ostruttiva del sonno, ma può agire come fattore aggravante, aumentando la resistenza al flusso d’aria e favorendo il collasso delle vie aeree superiori.
Chi ha il setto nasale deviato ha sempre apnee notturne?
Assolutamente no. Moltissime persone hanno una deviazione del setto senza sviluppare OSA. Il rischio aumenta quando il DNS si associa ad altri fattori come obesità, riduzione del tono muscolare faringeo, macroglossia o anomalie cranio-facciali.
La settoplastica può risolvere l’apnea notturna?
Nella maggior parte dei casi no da sola. La settoplastica migliora la respirazione nasale e la qualità del sonno, ma raramente normalizza l’indice apnea-ipopnea (AHI) nei pazienti con OSA moderata o severa.
Perché correggere il setto può comunque essere utile nei pazienti con OSA?
Perché:
-
Migliora la respirazione nasale
-
Riduce russamento e congestione notturna
-
Aumenta la tollerabilità e l’aderenza alla CPAP
-
Può consentire l’uso di pressioni ventilatorie più basse
È utile valutare il naso in tutti i pazienti con sospetta apnea notturna?
Sì. Le linee di indirizzo clinico raccomandano una valutazione completa delle vie aeree superiori, inclusa la cavità nasale, soprattutto nei pazienti che non rispondono adeguatamente alla terapia standard.
La respirazione orale notturna peggiora l’apnea?
Sì. La respirazione orale riduce la stabilità delle vie aeree superiori, aumenta la vibrazione dei tessuti molli e favorisce il collasso faringeo, peggiorando russamento e apnee.
📚 Fonti scientifiche principali
-
Young T. et al.
The occurrence of sleep-disordered breathing among middle-aged adults.
N Engl J Med. 1993. -
Li HY, Lin Y, Chen NH.
Nasal surgery for snoring in patients with obstructive sleep apnea.
Laryngoscope. 2008. -
Poiseuille–Starling model of upper airway collapse
Sullivan CE et al.
Am Rev Respir Dis. 1981. -
Kim HY et al.
Association between septal deviation and obstructive sleep apnea.
Sleep Breath. 2021. -
Virkkula P et al.
Nasal obstruction and sleep-disordered breathing.
Am J Respir Crit Care Med. 2003. -
Rhee CS et al.
Effect of nasal surgery on CPAP compliance.
Otolaryngol Head Neck Surg. 2015. -
Camacho M et al.
Nasal obstruction and sleep apnea: systematic review.
Sleep. 2015. -
Epstein LJ et al.
Clinical guideline for the evaluation and management of OSA.
J Clin Sleep Med. 2009 (updated references in recent guidelines).
NOTE SULL’AUTORE
Dr. Luca Guarda Nardini è Medico Chirurgo, specializzato in Chirurgia Maxillo-Facciale, Otorinolaringoiatria e Odontostomatologia, con oltre 35 anni di esperienza clinica e scientifica.
È Direttore della Struttura Complessa di Chirurgia Maxillo-Facciale presso l’Ospedale Ca’ Foncello di Treviso e Professore a contratto presso l’Università di Padova.
È riconosciuto tra i principali esperti italiani e internazionali nel trattamento delle disfunzioni dell’articolazione temporo-mandibolare e dei disturbi cranio-facciali.
Il dr. Luca Guarda Nardini si occupa di chirurgia maxillo facciale per la risoluzione di problematiche complesse come i trattamenti delle disfunzioni dell’articolazione temporo mandiboalre e la chirurgia orale.
Il dr. Luca Guarda Nardini fa parte anche del gruppo multidisciplinare di diagnosi e terapia del russamento e delle apnee del sonno dell’ Università di Padova.
RICHIEDI MAGGIORI INFORMAZIONI